
Lifestyle
Lipid Legends
0
Es befinden sich keine Produkte im Warenkorb.
weiter zum Shop
Produkt in dieser Menge nicht verfügbar.
Die PESA-Studie bei 40–54 Jahre alten gesunden Teilnehmern ergab zwei entscheidende Erkenntnisse:
1. 45 % der Menschen mit einem LDL-Wert von nur 110 mg/dL hatten bereits Anzeichen von Arterienverkalkung.
2. Bei 150 mg/dL waren es sogar 68 %.
Auf Grundlage dieser Ergebnisse wurde ein Richtwert vorgeschlagen.
Alter mit dem LDL-Wert multiplizieren
Liegt das Ergebnis über 5 000 mg-Jahren?
Dann ist das Risiko hoch, dass sich bereits stille Ablagerungen in deinen Arterien entstanden sind.
Du brauchst keinen perfekten Durchschnitt – nur eine ungefähre Einschätzung:
📌 Schau in deine vergangenen Blutwerte (Gesundenuntersuchung, Hausarzt).
📌 Nimm daraus einen typischen (durchschnittlichen) LDL-Wert der letzten Jahre.
📌 Beachte, ob deine Werte in mg/dL oder mmol/L angegeben sind.
Einfache Maßnahmen für ein besseres Lipidprofil:
Gesättigte Fette ersetzen
Butter oder Kokosöl durch Olivenöl oder Leinöl ersetzen – schon 5 % weniger gesättigte Fettsäuren können LDL um bis zu 10 % senken.
Ballaststoffe steigern
Hafer, Flohsamen und Hülsenfrüchte liefern lösliche Ballaststoffe, die LDL um etwa 6–9 % senken können.
Pflanzliches Protein
Fleisch oder Käse teilweise durch Linsen, Tofu oder Bohnen ersetzen - LDL reduktion 3–5 %.
Gewicht verlieren
Schon eine moderate Gewichtsabnahme von 5 % kann LDL um etwa 3–5 % senken.
Die angegebenen Effekte basieren auf systematischen Reviews und Meta-Analysen zur Ernährung und LDL-Cholesterin.
Quelle: PubMed – Systematic Review (2023)Warum ist Cholesterin so entscheidend? In diesem Podcast erfährst du die wichtigsten Zusammenhänge – wissenschaftlich fundiert und verständlich erklärt:
Der Rechner zeigt das Risiko.
Die häufigste Frage ist: Was jetzt?
Schnell handeln lohnt sich, weil die Anzahl der gesunden Jahre, die wir haben, ist oft begrenzt.
Was aber häufig fehlt, ist ein klarer, umsetzbarer Weg, um den Wert nachhaltig zu senken.
Ein möglicher nächster Schritt
Wir haben ein Cholesterin Paket für Menschen entwickelt, die nach der Einordnung ihres Risikos nicht im Unklaren bleiben möchten, sondern strukturiert handeln wollen.
Kein Ersatz für ärztliche Betreuung.
Kein Wunderversprechen.
Sondern eine klare, alltagstaugliche Orientierung für das weitere Vorgehen.

Im Paket enthalten ist
Optimiertes Bio-Leinöl
Mit hoher ALA-Dichte, entwickelt an der Universität Wien.
Klare Schritt-für-Schritt-Anleitung
Verständlich erklärt und auf reale Lebenssituationen ausgelegt.
5-Minuten-Rezeptbuch
Praktische Ideen, um Veränderungen ohne komplizierte Diäten umzusetzen.

Sofort mit nur wenigen Klicks loslegen.👇Paket ansehen
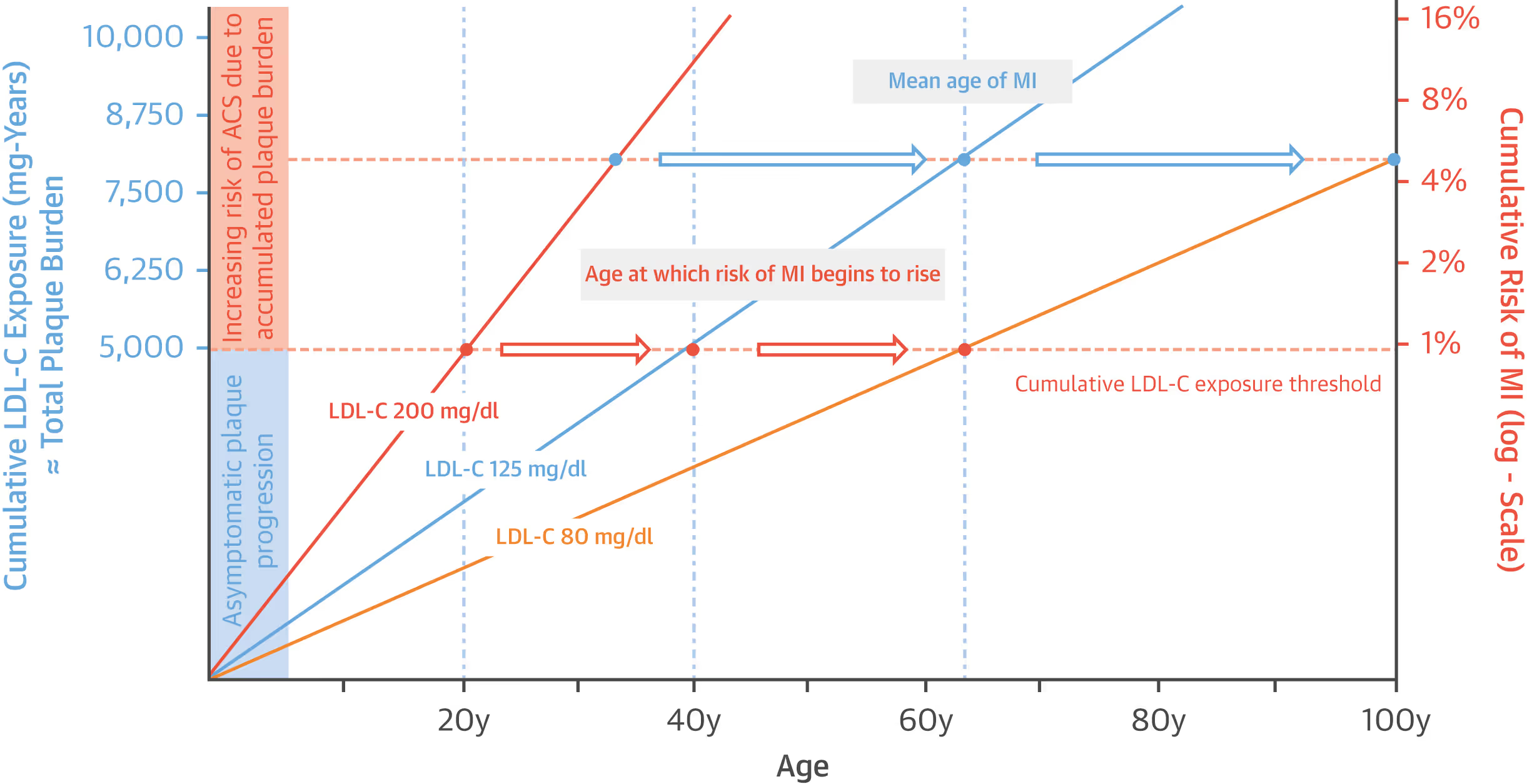
Diese Abbildung zeigt uns 3 verschiedene durchschnittliche LDL-Cholesterinwerte und das kumulative Risiko eines Herzinfarkts. Hohe Cholesterinwerte führen zu einem frühzeitigen Auftreten von Herzerkrankungen, während niedrige LDL-Werte das Risiko von Herzerkrankungen deutlich verringern. Eine genaue Erläuterung der Abbildung folgt.
Die durchgezogene orange Linie zeigt einen LDL-Cholesterinwert von 200 mg/dl über das gesamte Leben.
Die durchgezogene blaue Linie steht für einen LDL-Cholesterinwert von 125 mg/dl lebenslang.
Die gelbe Linie stellt einen LDL-Cholesterinwert von 80 mg/dl dar – ebenfalls über das ganze Leben hinweg.
Die kumulative LDL-Cholesterinbelastung ergibt sich aus der Multiplikation von Lebensalter und LDL-Wert im Blut (in mg/dl). Das kumulative Herzinfarktrisiko (MI) wird auf einer logarithmischen Skala („Verdopplung“) dargestellt.
Die orangenen Punkte markieren das Alter, in dem Menschen mit einer lebenslangen Exposition von 200 mg/dl, 125 mg/dl bzw. 80 mg/dl den Schwellenwert von 5 000 mg-Jahren kumulativer LDL-Belastung überschreiten – ab dem das Lebenszeitrisiko für einen Herzinfarkt über 1 % liegt.
Die blauen Punkte zeigen das Durchschnittsalter, in dem Personen mit den jeweiligen LDL-Werten einen Herzinfarkt erleiden – in der Regel bei einer kumulativen Belastung von ca. 8 000 mg-Jahren.
Die Abbildung macht deutlich: Je niedriger die kumulative LDL-Belastung, desto langsamer schreitet die Plaquebildung voran – und desto später treten Herzinfarkt und andere akute koronare Ereignisse (ACS) auf. Quelle